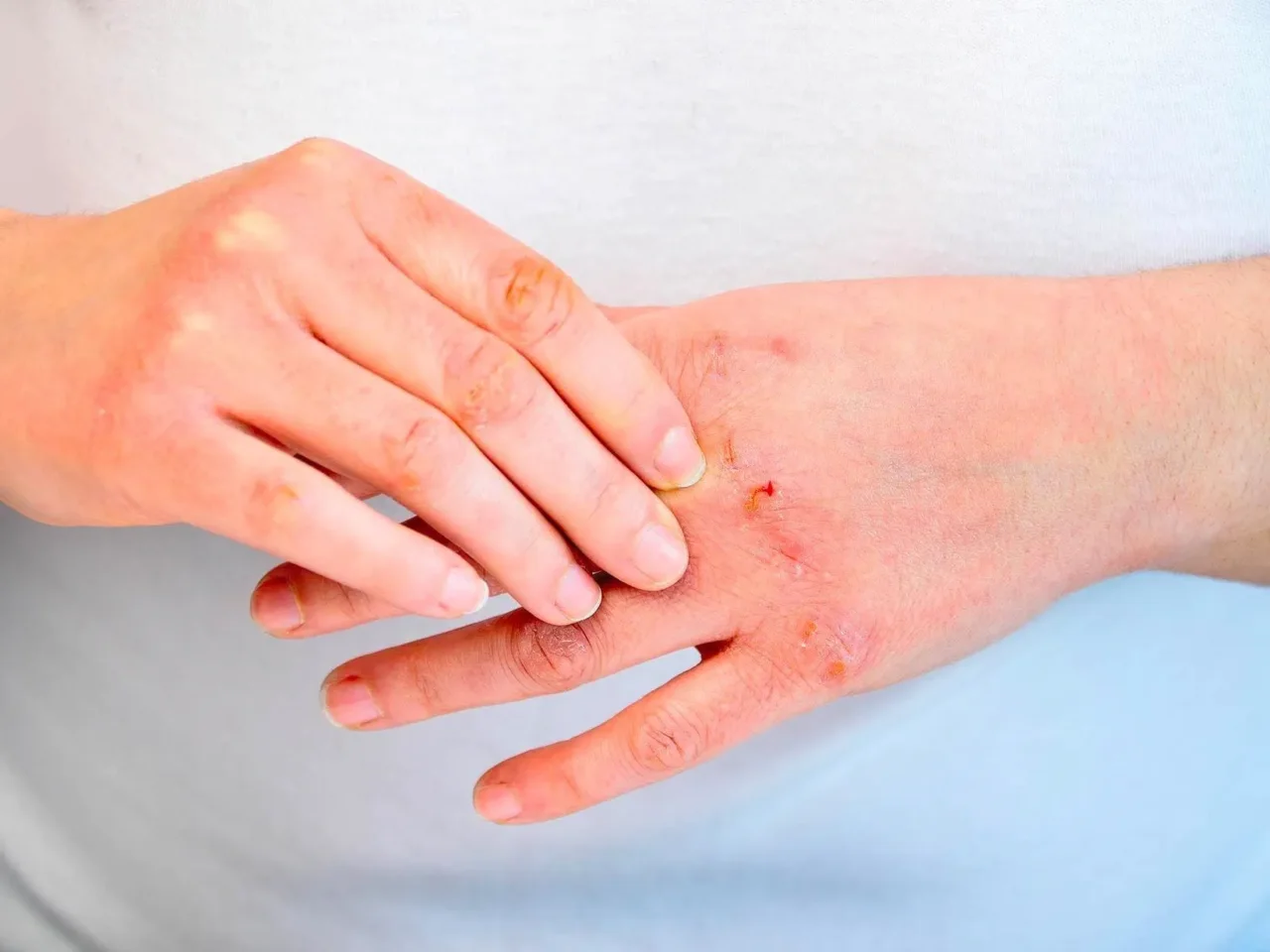
Eliminare definitivamente la dermatite rappresenta una sfida significativa per la medicina dermatologica moderna. Attualmente non esiste una cura risolutiva che consenta di scongiurare per sempre la comparsa delle diverse forme di dermatite, inclusa quella atopica, che si manifesta con prurito, secchezza cutanea e arrossamento persistente. Tuttavia, le strategie terapeutiche attuali permettono di controllare efficacemente i sintomi, ridurre le recidive e migliorare notevolmente la qualità di vita dei pazienti.
Origini della dermatite: fattori scatenanti e meccanismi fisiologici
La dermatite è una patologia infiammatoria della pelle che può avere una molteplicità di cause. Le forme più diffuse includono la dermatite atopica, la dermatite da contatto, quella seborroica e quella allergica. Alla base della dermatite atopica vi è una disfunzione della barriera cutanea e un’alterazione della risposta immunitaria, che rende la cute più vulnerabile agli agenti esterni e ai patogeni. La infiammazione costante è la principale responsabile delle manifestazioni tipiche: arrossamento, prurito, formazione di vescicole e desquamazione.
Tra i fattori scatenanti si annoverano:
- Predisposizione genetica ed ereditaria
- Esposizione a allergeni ambientali (polveri, acari, pollini)
- Stress fisico e psicologico
- Contatto con detergenti aggressivi o prodotti irritanti
- Clima secco e temperature estreme
- Alimentazione povera di antiossidanti
Identificare e ridurre questi fattori è una delle prime raccomandazioni del dermatologo.
Trattamento farmacologico: progressi e limiti
Gli approcci farmacologici alla dermatite si distinguono tra terapie topiche e sistemiche, scelte in funzione della gravità e dell’estensione della patologia.
Terapie topiche
Nella fase acuta, caratterizzata da eritema e vescicole, il dermatologo raccomanda spesso l’applicazione di cortisonici e creme steroidee, utili a spegnere l’infiammazione e ridurre il prurito. In situazioni croniche con desquamazione e fissurazioni, sono prioritari emollienti specifici che favoriscono la riparazione dello strato cutaneo e la cicatrizzazione delle microlesioni.
La scelta del prodotto dipende dall’età del paziente, dalla localizzazione delle lesioni e dalla presenza di sovrainfezioni. Il dermatologo sottolinea l’importanza di detergenti delicati, a pH neutro e privi di profumi.
Terapie sistemiche e farmaci di nuova generazione
Nei casi di dermatite estesa e refrattaria alle terapie convenzionali, si ricorre a immunosoppressori come ciclosporina, metotrexato e azatioprina, il cui obiettivo è ridurre la risposta immunitaria anomala.
L’evoluzione scientifica ha portato alla sperimentazione dei farmaci biologici, che agiscono modulando specifiche citochine e molecole infiammatorie. Questi trattamenti sono riservati ai pazienti adulti con forme gravi che non rispondono ad altri farmaci. Ultimamente si stanno diffondendo anche i JAK-inibitori somministrabili per via orale, promettenti nella gestione delle dermatiti refrattarie.
Strategie di gestione quotidiana
Il consiglio del dermatologo non si limita alla prescrizione di farmaci, ma integra una serie di accorgimenti pratici da applicare ogni giorno. Le raccomandazioni includono:
- Idratazione costante della pelle con prodotti specifici, preferibilmente formulati per pelli atopiche
- Detersione delicata, evitando saponi aggressivi e preferendo detergenti a pH neutro
- Utilizzo di guanti di cotone in caso di dermatite alle mani, per proteggere la cute e veicolare eventuali creme medicamentose
- Indossare solo tessuti naturali come cotone, evitando lana e materiali sintetici che possono peggiorare l’irritazione
- Ridurre l’esposizione ad allergeni domestici e ambientali
- Uso di creme solari specifiche: una esposizione moderata al sole può essere benefica, ma vanno evitate le scottature e serve sempre una protezione mirata
Queste misure quotidiane consentono di prevenire le recidive e ridurre la gravità delle crisi infiammatorie.
Ruolo dell’alimentazione e degli antiossidanti
Una dieta equilibrata ricca di antiossidanti contribuisce a ridurre lo stress ossidativo responsabile dell’infiammazione cutanea. Via libera a frutta e verdura colorate, fonti di vitamine e sali minerali, mentre è preferibile limitare l’assunzione di alimenti ultraprocessati che possono aumentare la reattività della pelle.
Nuove frontiere e innovazioni terapeutiche
La ricerca dermatologica continua a esplorare nuove modalità di trattamento:
- Impiego di farmaci biologici mirati contro specifiche citochine infiammatorie (quali tituximab, efalizumab, omalizumab e mepolizumab), che regolano la patogenesi della dermatite atopica.
- Utilizzo della fototerapia con raggi UVA1 e UVB a banda stretta, efficace in alcuni casi per ridurre le lesioni cutanee e il prurito persistente.
- Estrazione di nuovi principi attivi di origine naturale, come quello derivato dal girasole, che penetra nella cute e ne modula i meccanismi di difesa contro irritazioni e recidive.
Va sottolineato che ogni paziente merita un protocollo personalizzato creato dal dermatologo secondo l’età, lo stile di vita, le caratteristiche della pelle e il tipo di dermatite.
In conclusione, sebbene la dermatite non possa essere eliminata in via definitiva, un programma terapeutico su misura, che combina la corretta gestione quotidiana della pelle, il ricorso alle terapie farmacologiche d’avanguardia e la prevenzione continua, consente di vivere con la dermatite riducendo al minimo i disagi e migliorando il benessere complessivo. Il parere del dermatologo è essenziale per trovare la soluzione migliore caso per caso, monitorando con attenzione l’evoluzione del disturbo e adattando la terapia alle esigenze individuali.